Порок сердца
Порок сердца – повреждение органа, приводящее к более или менее выраженным функциональным нарушениям. Заболевание распространено, встречается у 5-25 человек на 1000 населения. Патология может развиваться внутриутробно или появляться в течение жизни. В первом случае говорят о врождённых пороках, во втором – о приобретённых.
Общие сведения
Сердце делится на две полностью изолированные половины: правую и левую. Каждая половина делится на 2 части: сверху располагается предсердие, а снизу – желудочек. Между ними есть клапан, который открывается во время диастолы и закрывается во время систолы. Клапан в правой половине сердца называется трёхстворчатым, в левой – митральным. Кроме того, есть клапаны между сердцем и крупными сосудами: слева – аортальный, справа – легочного ствола.
Чтобы сердце работало нормально, клапанная система должна функционировать четко, обеспечивая в нужные моменты полное перекрытие сообщающихся полостей, а затем – раскрываться, чтобы кровь могла течь беспрепятственно.
Таблица 1. Причины сердечных пороков
|
Причины |
Особенности |
|
Неорганические |
Ослабление клапанов в силу нарушения нервной проводимости, дисметаболизма микро- и макроэлементов. Изменение формы клапанов после миокардита, патологии соединительной ткани. |
|
Органические |
Необратимые изменения клапанов при разных состояниях. |
Непосредственные причины:
- врождённая патология;
- атеросклероз, инфаркт, гипертония;
- кальциноз клапанов;
- опухоли, лучевая терапия;
- системные болезни соединительной ткани;
- сифилис;
- травма области сердца;
- сепсис.
Таблица 2. Классификация
|
Классификация |
Описание |
|
Тип повреждений |
Дефект перегородки между правой и левой половинами сердца. |
|
Дефект одного или нескольких клапанов. |
|
|
Распространённость |
Простые – один дефект. |
|
Сочетанные. |
|
|
Гипоксия |
Белая – клетки снабжаются кислородом. |
|
Синяя – недостаточное снабжение кислородом. |
|
|
Сложность |
Первая. Сердечный порок есть. Функциональных отклонений нет. Операция не нужна. |
|
Вторая. Порок есть. Изменения обратимы. Осложнений нет. Показана операция. Её успешность приближается к 100%. |
|
|
Порок сердца третьей степени. Изменения необратимы. Осложнения есть, но они обратимы. Показана операция. |
|
|
Четвёртая. Изменения сердца и осложнения необратимы. Высок риск смерти. |
|
|
Время возникновения |
Врождённые. Возникают в утробе матери. |
|
Приобретённые. Приобретаются позже. |
Врожденный порок сердца (ВПС)
Известно более 30 видов ВПС. Причины: генные мутации, болезни матери, инфицирование беременной вирусами, употребление алкоголя, наркотиков, курение, приём некоторых лекарств, действие радиации, проживание в неэкологической местности. ВПС обнаруживают, в среднем, у одного из 125 новорождённых. Примерно у половины диагностируют ДМЖП, у каждого десятого – ОАП. ТОП-4 ВПС представлены ниже.
ДМПП. При дефекте межпредсердной перегородки отмечается свободный ток крови между предсердиями. Патология проявляется не сразу, первые симптомы обнаруживаются после 16 лет: одышка при нагрузке, чрезмерная бледность, быстрая утомляемость, частые бронхиты.
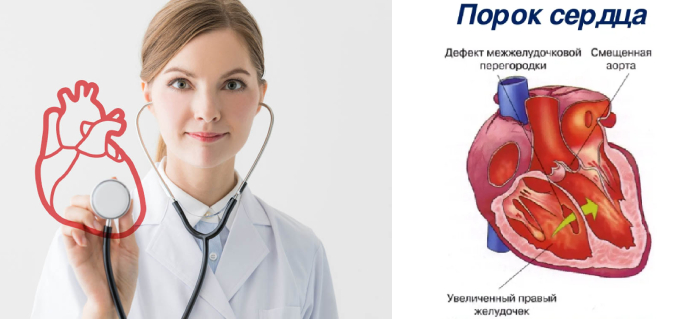
ДМЖП. При дефекте межжелудочковой перегородки свободно сообщаются желудочки. Небольшие дефекты обычно закрываются самостоятельные и никак не проявляются. Крупные дефекты сопровождаются физическим недоразвитии, бледностью, частыми бронхитами.
Артериальный порок сердца. Симптомы зависят от потока проходящей через него крови. Этот проток в норме есть только у плода. При открытии легких он должен закрыться в течение 10 суток. При небольшом дефекте, он обнаруживается в подростковом возрасте при занятиях спортом. Отмечается слабость, бледность, одышка при нагрузках, частые ОРВИ, бронхиты, пневмонии.
КА. Коарктацией аорты называют её сужение. Чаще встречается у мальчиков. Проявляется отставанием в росте, слабостью до обмороков. Характерна диспропорция тела: при общем недоразвитии плечевой пояс отлично развит, будто принадлежит другому человеку.
Приобретенные пороки сердца (ППС)
Развиваются после рождения как осложнение инфекционного заболевания, ревматизма, атеросклероза, травм.
НМК. Недостаточность митрального клапана долго протекает бессимптомно: наблюдается стадия компенсации. Затем развивается декомпенсированный порок сердца с венозной гипертензией, правожелудочковой недостаточностью. Больные жалуются на одышку, акроцианоз, трудности с дыханием при нахождении в горизонтальном положении, отёки, быструю утомляемость.
МС. При митральном стенозе переполняется предсердие. Пациенты жалуются на одышку, учащение пульса, слабость, боли в печени. При тяжелом течении порока сердца щёки больного становятся синюшно-красными.
НКА. Недостаточность клапана аорты проявляется несмыканием его створок. Развиваются одышка, головокружение. Кожа становится бледной, сонные артерии пульсируют, отмечается и пульсация зрачков.
СУА. Стеноз устья аорты проявляется уплотнением створок, постепенным сужением просвета аорты. Человек быстро устает, задыхается, жалуется на головокружения, периодически наблюдаются обмороки.
НТК. При недостаточности трёхстворчатого клапана кровь возвращается из желудочка в предсердие. Компенсаторных возможностей мало, поэтому симптоматика появляется быстро: отекают ноги, увеличивается печень, возникает одышка, акроцианоз, наблюдается никтурия. Кожа может приобретать желтушный оттенок.
Диагностика порока сердца
- Анализы крови, мочи.
- ЭКГ
- ЭхоКГ
- ЭКГ по Холтеру.
- ЭхоКГ чреспищеводная.
- Рентгенография, КТ, МРТ.
Список диагностических исследований может быть увеличен, обследование подбирается своё для каждого пациента.
Порок сердца: лечение
ВПС сейчас диагностируют ещё до рождения ребёнка и вырабатывают тактику по ведению пациента. В большинстве случаев женщину переводят для родов в специализированное отделение, где сразу после рождения ребёнку проводят необходимую операцию. При незначительном дефекте операция может быть отложена. Консервативное лечение пороков сердца у детей применяют, если хирургическое невозможно.
ППС лечат медикаментами в соответствии с вызвавшей его причиной. При неэффективности проводят оперативное вмешательство: эндопротезирование, шунтирование, вульволотомию, вульволопластику.
Прогноз
При ВПС без лечения 75% детей умирают на первом году жизни, лишь каждый десятый доживает до подросткового возраста. Благодаря современным технологиям более 80% людей с ВПС доживают до средних лет и больше.
Прогноз при ППС зависит от общего здоровья пациента, его индивидуальных особенностей, выполнения рекомендаций врача и приверженности терапии.
Профилактика и рекомендации
Чтобы минимизировать риск ВПС у ребенка, женщине необходимо до беременности пройти полное обследование, чтобы убедиться в своем здоровье. Во время вынашивания следует избегать употребления спиртосодержащих напитков, лекарств, курения. Лучше всего жить в размеренном режиме в экологически чистом регионе, правильно питаться, избегать заражения вирусными инфекциями.
Для профилактики болезни с развитием порока сердца следует вовремя лечить вирусные и системные болезни, ежегодно проверять работу сердца, делая ЭКГ и консультируясь с врачом-кардиологом.
Возможные осложнения
Пороки опасны выраженной сердечной недостаточностью, отставанием в росте и физическом развитии, неспособностью переносить нагрузки. Больные часто ведут затворническую жизнь. Появляется социальная дезадаптация с неспособностью к самообслуживанию. Самое опасное осложнение – внезапная смерть.
Проверка сердца в клинике «Семейный доктор»
Наша клиника обладает мощной диагностической базой. Современная аппаратура позволяет быстро выявлять любые заболевания сердца. Мы проводим УЗИ плода: врач оценивает состояние его сердца и может прогнозировать развитие ВПС. Приглашаем женщин, планирующих беременность, пройти обследование репродуктивной системы, чтобы увеличить вероятность рождения здорового ребёнка. Людей старше 40 лет приглашаем на ежегодные осмотры к врачу-кардиологу. Своевременная диагностика обеспечивает правильное лечение и значительно увеличивает срок жизни.
Записаться на консультацию к кардиологу и обследование вы можете по телефону контакт-центра в Москве +7 (495) 775 75 66, через форму онлайн-записи или обратившись в регистратуру клиники.
Популярные вопросы
Можно ли жить с пороком сердца?
Да. Продолжительность жизни зависит от вида порока, его выраженности, общего состояния здоровья человека и его физической выносливости. Немалое значение имеет своевременная диагностика пороков, соблюдение рекомендаций врача, в число которых входит не только приём медикаментов или оперативное лечение, но и здоровый образ жизни, отказ от вредных привычек, минимизация стрессов.Какие пороки сердца самые опасные?
Нельзя назвать порок, который был бы самым опасным. Серьёзность патологии определяет сумма факторов. В первую очередь: обширность поражения, что приводит к существенным дефектам в системе кровообращения и выраженному нарушению общего самочувствия. Имеет значение наличие хронических болезней, а также общее физическое состояние.Самый опасный порок – поздно диагностированный, поэтому при непонятном снижении работоспособности, слабости нужно посетить врача-кардиолога, чтобы исключить патологию сердца.
В каком возрасте появляется порок сердца?
ВПС закладывается внутриутробно. При большом дефекте симптомы появляются сразу: ребёнок синеет при крике, во время кормления. Быстро слабеет. Если дефект небольшой, то первые симптомы появляются при расширении активности ребёнка. Иногда уже в подростковом возрасте. Приобретённые пороки сердца обнаруживаются через несколько месяцев после перенесённого острого заболевания или случайно во время профилактического осмотра у врача-кардиолога.Стоимость
| Стоимость по прейскуранту, руб. |
Стоимость по программе "Близкий круг", руб. |
|
|---|---|---|
| Прием амбулаторный (осмотр, консультация) ведущего врача-кардиолога,к.м.н., первичный | 7760 | от 5820 >> |
Отзывы об услуге
> Читать далее
< Свернуть
> Читать далее возможно, из-за недостатка времени... Полина Валерьевна - настоящий семейный доктор, а её советы помогают понять суть проблемы и уточнить цель, к которой нужно стремиться. Спасибо за приём, я очень доволен!
< Свернуть
> Читать далее
< Свернуть
- Суточное мониторирование ЭКГ по Холтеру
- Кардиомиопатия
- Аритмия (нарушение ритма сердца)
- Атеросклеротическая болезнь сердца
- Вторичная артериальная гипертензия
- Диспансерное наблюдение больных, перенесших операции на сердце
- Ишемическая болезнь сердца (ИБС)
- Нарушения внутрижелудочковой проводимости
- Определение риска сердечно-сосудистых заболеваний
- Реабилитация после инфаркта миокарда
- Сердечная недостаточность
- Суточное мониторирование артериального давления
- УЗИ сердца (ЭхоКГ)
- Эссенциальная гипертензия









